Zespół nadwrażliwości polekowej z eozynofilią i objawami ogólnymi (DRESS), znany również jako zespół nadwrażliwości polekowej, to ciężka niepożądana reakcja skórna mediowana przez limfocyty T, charakteryzująca się wysypką, gorączką, zajęciem narządów wewnętrznych i objawami ogólnymi po długotrwałym stosowaniu niektórych leków.
Zespół DRESS występuje u około 1 na 1000 do 1 na 10 000 pacjentów przyjmujących leki, w zależności od rodzaju leku indukującego. Większość przypadków zespołu DRESS była spowodowana przez pięć leków, w kolejności malejącej częstości występowania: allopurynol, wankomycynę, lamotryginę, karbamazepinę i trimetoprydynę-sulfametoksazol. Chociaż zespół DRESS jest stosunkowo rzadki, stanowi do 23% skórnych reakcji polekowych u pacjentów hospitalizowanych. Objawy prodromalne zespołu DRESS (reakcja na lek z eozynofilią i objawami ogólnymi) obejmują gorączkę, ogólne złe samopoczucie, ból gardła, trudności w połykaniu, swędzenie, pieczenie skóry lub kombinację powyższych. Po tym etapie u pacjentów często rozwija się wysypka przypominająca odrę, która zaczyna się na tułowiu i twarzy i stopniowo rozprzestrzenia się, ostatecznie obejmując ponad 50% skóry ciała. Jedną z charakterystycznych cech zespołu DRESS jest obrzęk twarzy, który może zaostrzyć lub doprowadzić do powstania nowej skośnej bruzdy na płatku ucha, co pomaga odróżnić zespół DRESS od niepowikłanej wysypki polekowej, przypominającej odrę.
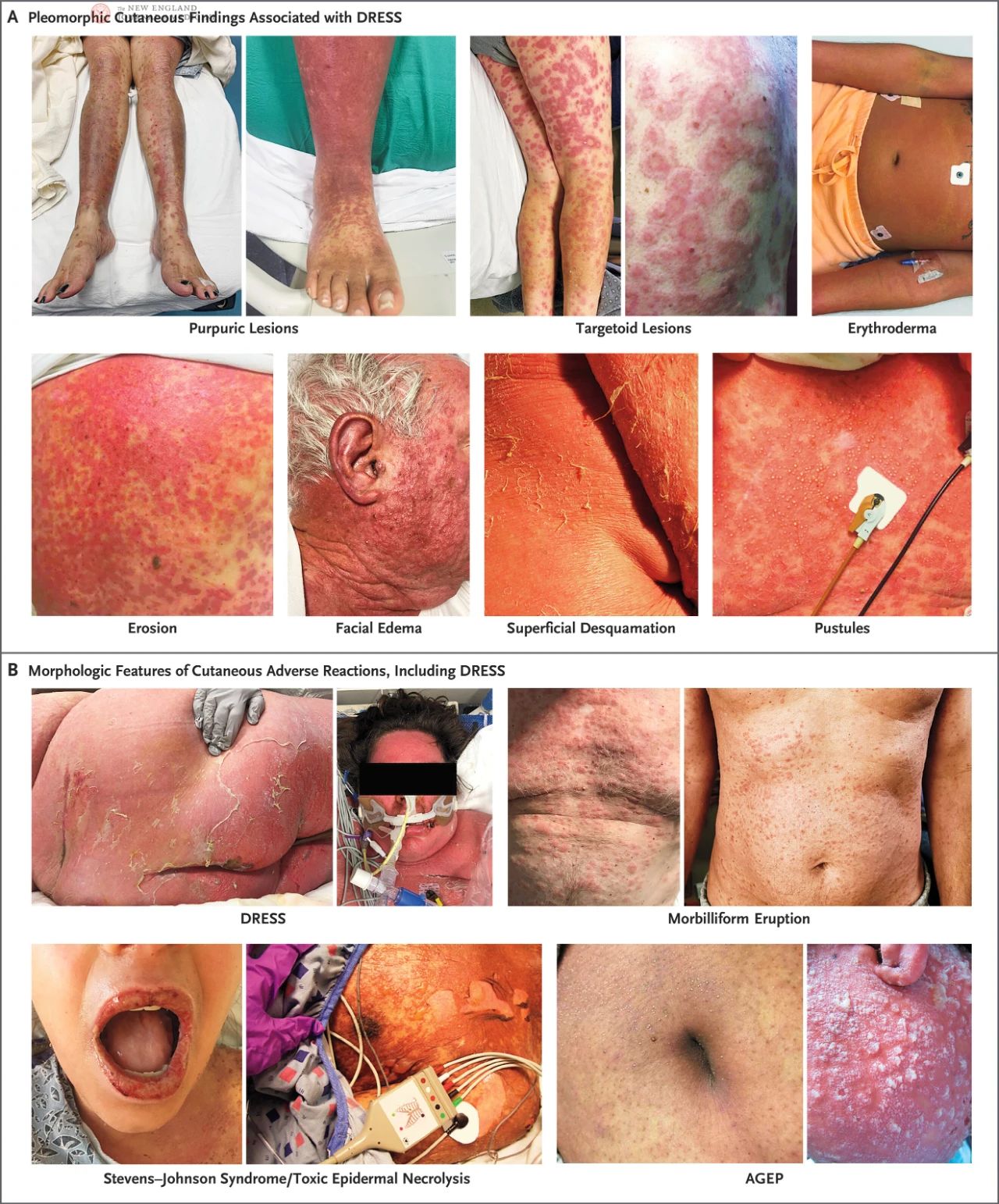
U pacjentów z zespołem DRESS mogą występować różnorodne zmiany skórne, takie jak pokrzywka, egzema, zmiany liszajowate, złuszczające zapalenie skóry, rumień, zmiany tarczowate, plamica, pęcherze, krostki lub ich kombinacja. U tego samego pacjenta mogą występować jednocześnie liczne zmiany skórne lub zmieniać się w miarę postępu choroby. U pacjentów z ciemniejszą karnacją wczesny rumień może być niezauważalny, dlatego należy go dokładnie obejrzeć w dobrych warunkach oświetleniowych. Krosty często występują na twarzy, szyi i klatce piersiowej.
W prospektywnym, zwalidowanym badaniu Europejskiego Rejestru Poważnych Skórnych Reakcji Niepożądanych (RegiSCAR) u 56% pacjentów z zespołem DRESS wystąpiło łagodne zapalenie i nadżerka błony śluzowej, a u 15% pacjentów zapalenie błony śluzowej obejmowało wiele lokalizacji, najczęściej jamę ustną i gardło. W badaniu RegiSCAR u większości pacjentów z zespołem DRESS stwierdzono powiększenie węzłów chłonnych, a u niektórych pacjentów powiększenie węzłów chłonnych poprzedza nawet objawy skórne. Wysypka zazwyczaj utrzymuje się ponad dwa tygodnie i ma dłuższy okres rekonwalescencji, gdy główną cechą jest powierzchowne złuszczanie naskórka. Ponadto, choć niezwykle rzadko, u niewielkiej liczby pacjentów z zespołem DRESS może nie występować wysypka ani eozynofilia.
Zmiany układowe w zespole DRESS zazwyczaj obejmują układ krwionośny, wątrobę, nerki, płuca i serce, ale zajęte mogą być niemal wszystkie układy (w tym układ endokrynny, pokarmowy, nerwowy, narząd wzroku i reumatyczny). W badaniu RegiSCAR u 36% pacjentów zajęty był co najmniej jeden narząd pozaskórny, a u 56% dwa lub więcej. Atypowa limfocytoza jest najczęstszą i najwcześniejszą nieprawidłowością hematologiczną, natomiast eozynofilia występuje zwykle w późniejszych stadiach choroby i może się utrzymywać.
Po skórze, wątroba jest najczęściej dotkniętym narządem miąższowym. Podwyższone poziomy enzymów wątrobowych mogą wystąpić przed pojawieniem się wysypki, zwykle w łagodniejszym stopniu, ale sporadycznie mogą osiągnąć nawet 10-krotność górnej granicy normy. Najczęstszym rodzajem uszkodzenia wątroby jest cholestaza, a następnie cholestaza mieszana z uszkodzeniem hepatocytów. W rzadkich przypadkach ostra niewydolność wątroby może być na tyle ciężka, że wymaga przeszczepu wątroby. W przypadkach zespołu DRESS z dysfunkcją wątroby, najczęstszą grupą leków patogennych są antybiotyki. W przeglądzie systematycznym przeanalizowano 71 pacjentów (67 dorosłych i 4 dzieci) z powikłaniami nerkowymi związanymi z zespołem DRES. Chociaż u większości pacjentów występuje współistniejące uszkodzenie wątroby, u 1 na 5 pacjentów występuje jedynie izolowane zajęcie nerek. Antybiotyki były najczęstszymi lekami związanymi z uszkodzeniem nerek u pacjentów z zespołem DRESS, przy czym wankomycyna powodowała 13% uszkodzeń nerek, a następnie allopurynol i leki przeciwdrgawkowe. Ostre uszkodzenie nerek charakteryzowało się podwyższonym poziomem kreatyniny w surowicy lub obniżonym wskaźnikiem filtracji kłębuszkowej, a w niektórych przypadkach występowała białkomocz, skąpomocz, krwiomocz lub wszystkie trzy objawy jednocześnie. Ponadto, może występować jedynie izolowany krwiomocz lub białkomocz, a nawet brak moczu. 30% chorych (21/71) otrzymało terapię nerkozastępczą i chociaż wielu pacjentów odzyskało funkcję nerek, nie było jasne, czy wystąpiły długotrwałe następstwa. Zajęcie płuc, charakteryzujące się dusznością, suchym kaszlem lub obydwoma objawami, odnotowano u 32% pacjentów z zespołem DRESS. Najczęstszymi nieprawidłowościami płucnymi w badaniu obrazowym były nacieki śródmiąższowe, zespół ostrej niewydolności oddechowej i wysięk opłucnowy. Powikłania obejmują ostre śródmiąższowe zapalenie płuc, limfocytarne śródmiąższowe zapalenie płuc i zapalenie opłucnej. Ponieważ zespół DRESS jest często błędnie diagnozowany jako zapalenie płuc, rozpoznanie wymaga zachowania szczególnej czujności. Niemal we wszystkich przypadkach z zajęciem płuc towarzyszą inne zaburzenia czynności narządów miąższowych. W innym przeglądzie systematycznym, zapalenie mięśnia sercowego wystąpiło u nawet 21% pacjentów z zespołem DRESS. Zapalenie mięśnia sercowego może wystąpić z opóźnieniem trwającym miesiące po ustąpieniu innych objawów zespołu DRESS, a nawet utrzymywać się. Objawy obejmują ostre eozynofilowe zapalenie mięśnia sercowego (remisja po krótkotrwałym leczeniu immunosupresyjnym) oraz ostre martwicze eozynofilowe zapalenie mięśnia sercowego (śmiertelność powyżej 50% i mediana przeżycia wynosząca zaledwie 3 do 4 dni). U pacjentów z zapaleniem mięśnia sercowego często występuje duszność, ból w klatce piersiowej, tachykardia i niedociśnienie, którym towarzyszą podwyższone poziomy enzymów mięśnia sercowego, zmiany w elektrokardiogramie i nieprawidłowości w echokardiografii (takie jak wysięk osierdziowy, dysfunkcja skurczowa, przerost przegrody międzykomorowej i niewydolność dwukomorowa). Rezonans magnetyczny serca może ujawnić zmiany w endometrium, ale ostateczne rozpoznanie zazwyczaj wymaga biopsji endometrium. Zajęcie płuc i mięśnia sercowego zdarza się rzadziej w przypadku zespołu DRESS, a minocyklina jest jednym z najczęściej wywołujących ją czynników.
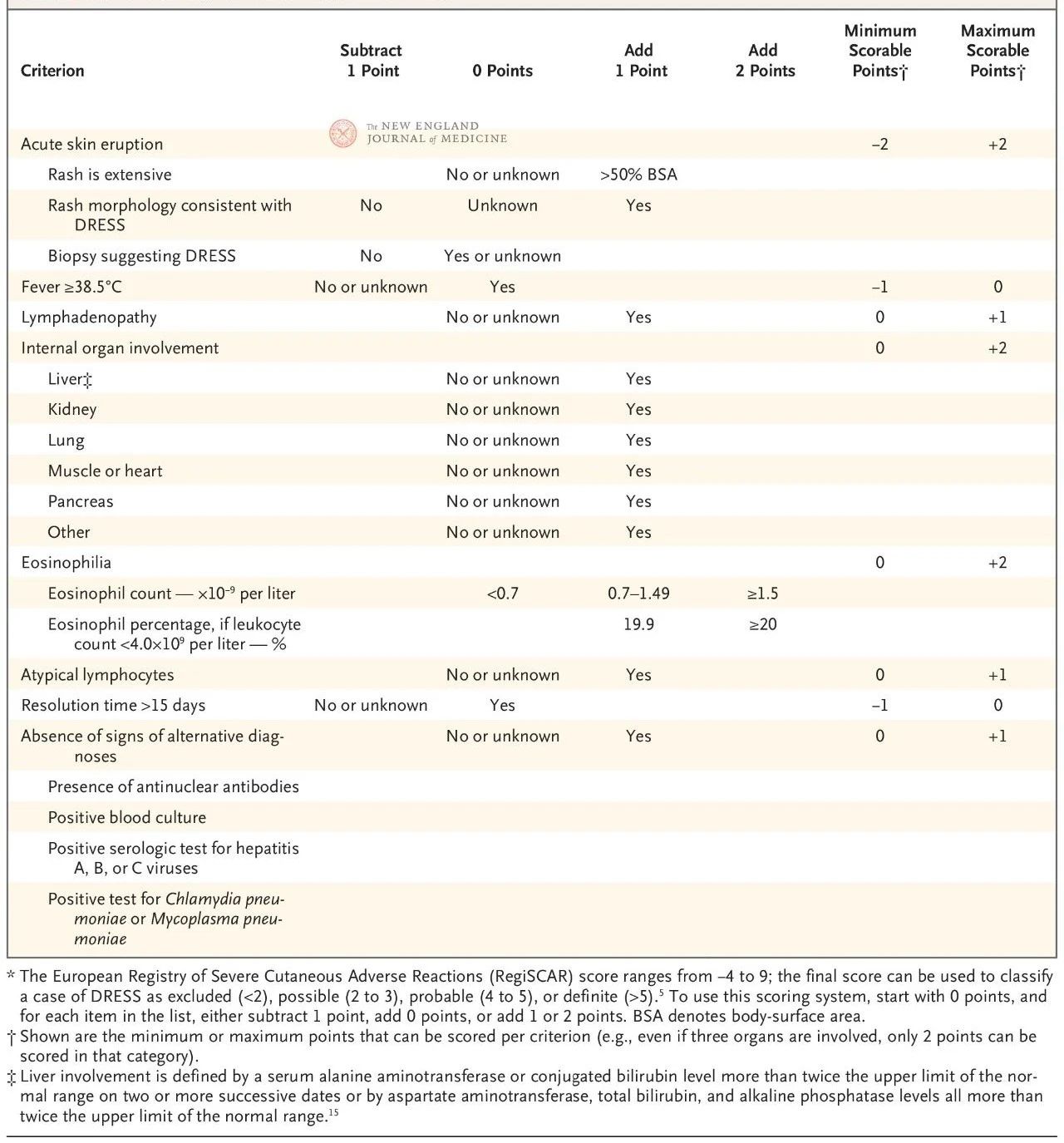
Europejski system punktacji RegiSCAR został zweryfikowany i jest szeroko stosowany w diagnostyce zespołu DRESS (Tabela 2). System punktacji opiera się na siedmiu cechach: temperaturze głębokiej ciała powyżej 38,5°C; powiększonych węzłach chłonnych w co najmniej dwóch lokalizacjach; eozynofilii; atypowej limfocytozie; wysypce (obejmującej ponad 50% powierzchni ciała, o charakterystycznych objawach morfologicznych lub wynikach histologicznych wskazujących na nadwrażliwość na lek); zajęciu narządów pozaskórnych; oraz przedłużonej remisji (powyżej 15 dni).
Punktacja waha się od -4 do 9, a pewność diagnostyczną można podzielić na cztery poziomy: wynik poniżej 2 oznacza brak choroby, od 2 do 3 oznacza prawdopodobną chorobę, od 4 do 5 oznacza bardzo prawdopodobną chorobę, a powyżej 5 oznacza rozpoznanie zespołu DRESS. Punktacja RegiSCAR jest szczególnie przydatna do retrospektywnej walidacji potencjalnych przypadków, ponieważ pacjenci mogli nie spełnić wszystkich kryteriów diagnostycznych na wczesnym etapie choroby lub nie otrzymać pełnej oceny związanej z punktacją.
Zespół DRESS należy odróżnić od innych poważnych skórnych reakcji niepożądanych, w tym SJS i pokrewnych schorzeń, toksycznej nekrolizy naskórka (TEN) oraz ostrego uogólnionego liszajca złuszczającego (AGEP) (Rycina 1B). Okres inkubacji zespołu DRESS jest zazwyczaj dłuższy niż w przypadku innych poważnych skórnych reakcji niepożądanych. SJS i TEN rozwijają się szybko i zazwyczaj ustępują samoistnie w ciągu 3 do 4 tygodni, podczas gdy objawy zespołu DRESS mają tendencję do dłuższego utrzymywania się. Chociaż zajęcie błon śluzowych u pacjentów z zespołem DRESS może wymagać odróżnienia od SJS lub TEN, zmiany błon śluzowych jamy ustnej w zespole DRESS są zazwyczaj łagodne i mniej krwawiące. Znaczny obrzęk skóry charakterystyczny dla zespołu DRESS może prowadzić do katatonicznych wtórnych pęcherzy i erozji, podczas gdy SJS i TEN charakteryzują się pełnowarstwowym złuszczaniem naskórka z bocznym napięciem, często wykazując dodatni objaw Nikolskiego. Natomiast zespół AGEP zwykle pojawia się po kilku godzinach lub dniach od ekspozycji na lek i szybko ustępuje w ciągu 1 do 2 tygodni. Wysypka występująca w przebiegu choroby AGEP ma zakrzywiony kształt i składa się z uogólnionych krost, które nie ograniczają się do mieszków włosowych, co nieco różni się od cech charakterystycznych dla DRESS.
Badanie prospektywne wykazało, że u 6,8% pacjentów z zespołem DRESS występowały cechy zarówno SJS, TEN, jak i AGEP, z czego u 2,5% stwierdzono nakładające się ciężkie reakcje skórne. Zastosowanie kryteriów walidacyjnych RegiSCAR pomaga w dokładnej identyfikacji tych schorzeń.
Ponadto, typowe wysypki polekowe przypominające odrę pojawiają się zazwyczaj w ciągu 1 do 2 tygodni od ekspozycji na lek (ponowna ekspozycja jest szybsza), ale w przeciwieństwie do DRESS, wysypkom tym zazwyczaj nie towarzyszy podwyższona aktywność aminotransferaz, zwiększona eozynofilia ani wydłużony czas rekonwalescencji. DRESS należy również odróżnić od innych schorzeń, w tym limfohistiocytozy hemofagocytarnej, chłoniaka T-immunoblastycznego i ostrej choroby przeszczep przeciwko gospodarzowi.
Nie opracowano konsensusu ani wytycznych ekspertów dotyczących leczenia zespołu DRESS. Aktualne zalecenia terapeutyczne opierają się na danych obserwacyjnych i opiniach ekspertów. Brakuje również badań porównawczych, które mogłyby posłużyć jako wskazówka w leczeniu, dlatego metody leczenia nie są jednolite.
Wyraźne leczenie lekami powodującymi choroby
Pierwszym i najważniejszym krokiem w zespole DRESS jest identyfikacja i odstawienie leku, który najprawdopodobniej wywołuje objawy. W tym procesie pomocne może być opracowanie szczegółowych kart leków dla pacjentów. Dzięki kartom leków lekarze mogą systematycznie dokumentować wszystkie leki potencjalnie chorobotwórcze i analizować związek czasowy między ekspozycją na lek a wysypką, eozynofilią i zajęciem narządów. Korzystając z tych informacji, lekarze mogą wykluczyć lek, który najprawdopodobniej wywoła zespół DRESS, i na czas zaprzestać jego stosowania. Ponadto lekarze mogą również odwołać się do algorytmów stosowanych do określania związku przyczynowo-skutkowego leków z innymi poważnymi reakcjami niepożądanymi na skórę.
Lek – glikokortykosteroidy
Glikokortykosteroidy ogólnoustrojowe są podstawową metodą indukowania remisji DRESS i leczenia nawrotów. Chociaż konwencjonalna dawka początkowa wynosi od 0,5 do 1 mg/d/kg mc. na dobę (w przeliczeniu na dawkę ekwiwalentu prednizonu), brakuje badań klinicznych oceniających skuteczność kortykosteroidów w DRESS, a także badań nad różnymi dawkami i schematami leczenia. Dawki glikokortykosteroidów nie należy arbitralnie zmniejszać do czasu zaobserwowania wyraźnej poprawy klinicznej, takiej jak zmniejszenie wysypki, eozynofilii i przywrócenie czynności narządów. Aby zmniejszyć ryzyko nawrotu, zaleca się stopniowe zmniejszanie dawki glikokortykosteroidów w ciągu 6 do 12 tygodni. Jeśli standardowa dawka nie działa, można rozważyć „wstrząsową” terapię glikokortykosteroidami, dawką 250 mg na dobę (lub równoważną) przez 3 dni, a następnie stopniowe zmniejszanie dawki.
W przypadku pacjentów z łagodnym zespołem DRESS wysoce skuteczne miejscowe kortykosteroidy mogą być skuteczną opcją terapeutyczną. Na przykład, Uhara i wsp. donieśli, że 10 pacjentów z zespołem DRESS wyzdrowiało bez ogólnoustrojowych glikokortykosteroidów. Ponieważ jednak nie jest jasne, którzy pacjenci mogą bezpiecznie uniknąć leczenia ogólnoustrojowego, powszechne stosowanie terapii miejscowych nie jest zalecane jako alternatywa.
Unikaj terapii glikokortykosteroidami i terapii celowanej
W przypadku pacjentów z zespołem DRESS, zwłaszcza tych z wysokim ryzykiem powikłań (takich jak infekcje) spowodowanych stosowaniem dużych dawek kortykosteroidów, można rozważyć terapię polegającą na unikaniu kortykosteroidów. Chociaż pojawiły się doniesienia o skuteczności dożylnej immunoglobuliny (IVIG) w niektórych przypadkach, otwarte badanie wykazało, że terapia ta wiąże się z wysokim ryzykiem działań niepożądanych, zwłaszcza powikłań zakrzepowo-zatorowych, co skłania wielu pacjentów do przejścia na ogólnoustrojową terapię glikokortykosteroidami. Potencjalna skuteczność IVIG może być związana z jej działaniem na klirens przeciwciał, które pomaga hamować infekcję wirusową lub reaktywację wirusa. Jednak ze względu na duże dawki IVIG może ona nie być odpowiednia dla pacjentów z zastoinową niewydolnością serca, niewydolnością nerek lub niewydolnością wątroby.
Inne opcje leczenia obejmują mykofenolan, cyklosporynę i cyklofosfamid. Hamując aktywację limfocytów T, cyklosporyna blokuje transkrypcję genów cytokin, takich jak interleukina-5, zmniejszając w ten sposób rekrutację eozynofilów i aktywację limfocytów T swoistą dla leku. Badanie z udziałem pięciu pacjentów leczonych cyklosporyną i 21 pacjentów leczonych glikokortykosteroidami ogólnoustrojowymi wykazało, że stosowanie cyklosporyny wiązało się z niższym wskaźnikiem progresji choroby, poprawą wyników badań klinicznych i laboratoryjnych oraz krótszym pobytem w szpitalu. Jednak cyklosporyna nie jest obecnie uważana za leczenie pierwszego rzutu w zespole DRESS. Azatiopryna i mykofenolan są stosowane głównie w leczeniu podtrzymującym, a nie indukcyjnym.
W leczeniu zespołu DRESS stosowano przeciwciała monoklonalne. Należą do nich mepolizumab, ralizumab i benazumab, które blokują interleukinę-5 i jej oś receptorową, inhibitory kinazy Janus (takie jak tofacytynib) oraz przeciwciała monoklonalne anty-CD20 (takie jak rytuksymab). Spośród tych terapii leki przeciwinterleukinie-5 są uważane za bardziej dostępną, skuteczną i bezpieczną terapię indukcyjną. Mechanizm skuteczności może być związany z wczesnym wzrostem poziomu interleukiny-5 w zespole DRESS, który jest zwykle indukowany przez limfocyty T swoiste dla danego leku. Interleukina-5 jest głównym regulatorem eozynofili i odpowiada za ich wzrost, różnicowanie, rekrutację, aktywację i przeżycie. Leki przeciwinterleukinie-5 są powszechnie stosowane w leczeniu pacjentów, u których nadal występuje eozynofilia lub dysfunkcja narządów po zastosowaniu glikokortykosteroidów ogólnoustrojowych.
Czas trwania leczenia
Leczenie zespołu DRESS musi być wysoce spersonalizowane i dynamicznie dostosowywane do progresji choroby i odpowiedzi na leczenie. Pacjenci z zespołem DRESS zazwyczaj wymagają hospitalizacji, a około jedna czwarta tych przypadków wymaga intensywnej terapii. Podczas hospitalizacji objawy pacjenta są oceniane codziennie, przeprowadzane jest kompleksowe badanie fizykalne, a wskaźniki laboratoryjne są regularnie monitorowane w celu oceny zajęcia narządów i zmian liczby eozynofilów.
Po wypisie ze szpitala nadal wymagana jest cotygodniowa kontrola w celu monitorowania zmian w stanie zdrowia i terminowego dostosowywania planu leczenia. Nawrót choroby może wystąpić samoistnie podczas zmniejszania dawki glikokortykosteroidów lub po remisji i może objawiać się pojedynczym objawem lub miejscowym uszkodzeniem narządów, dlatego pacjenci muszą być monitorowani długoterminowo i kompleksowo.
Czas publikacji: 14 grudnia 2024 r.